
Probabil că ne-ai auzit de multe ori vorbind despre sănătatea vulvovaginală, și poate că ai mai auzit până acum termenul de vaginită sau vulvovaginită, dar nu ți-a spus nimeni exact ce înseamnă, cum te afectează și cum te protejezi de ea. Așa că astăzi vorbim pe larg despre această afecțiune: ce este, când apare, de câte tipuri este, cum se manifestă vulvovaginita și ce facem ca să ne protejăm sănătatea intimă? Haide să le luăm pe rând.
Ce este vaginita (vulvovaginita)?
Vaginita, cunoscută și sub denumirea de vulvovaginită, este de fapt un termen medical amplu prin care definim infectarea sau inflamarea vulvei sau a vaginului (zona vulvovaginală) din cauza a diverse afecțiuni. Ca orice inflamație, vaginita este neplăcută și îți creează disconfort. Apar senzațiile de mâncărime, arsură, durere și scurgeri neobișnuite.
Totuși, afecțiunea în sine nu este deloc neobișnuită - poate să apară la orice vârstă, și una din trei femei se confruntă cu cel puțin o formă de vaginită de-a lungul vieții. Așa că nu trebuie să te sperii, ci doar să mergi cât mai curând la medicul ginecolog. Haide să vorbim despre cum ajungi să ai vulvovaginită, cum se manifestă și cum o tratăm.
Tipuri de vulvovaginită:
Există o mulțime de factori care pot să infecteze sau să inflameze vaginul și vulva unei femei - și în funcție de aceștia, există la fel de multe tipuri de vulvovaginită.
Infecția poate fi cauzată de un virus, bacterii sau ciuperci. La fel de bine inflamația poate apărea ca răspuns la contactul pielii cu alergeni și substanțe chimice nocive din produse de îngrijire cum ar fi gelul de duș sau produsele menstruale. Inclusiv uscăciunea vaginală, nivelul scăzut de estrogen sau contactul sexual neprotejat pot duce la vulvovaginită.
Vom lua pe rând acești factori, ca să vedem în ce tipuri se clasifică vulvovaginita.

Vaginita bacteriană
Este forma de vaginită care afectează cel mai frecvent femeile ce nu au ajuns încă la menopauză. După cum poți ghici încă din denumire, este cauzată de mai multe bacterii. Aceste bacterii se află deja în mod normal în vaginul tău, dar ajung să cauzeze inflamația vaginului atunci când se înmulțesc excesiv, la fel cum o face și candida atunci când pH-ul vaginal este tulburat.
Nu este o boală cu transmitere sexuală, dar apare mai des la femeile cu o viață sexuală activă, iar principalii factori de risc îi constituie schimbarea partenerilor sexuali, dușurile vaginale și fumatul.
Este important ca vaginita bacteriană să fie diagnosticată corect. Nu o confunda cu candidoza și nu te trata singură, pentru că tratamentul infecțiilor cu candida este diferit de cel pentru infecțiile bacteriene și le poate înrăutăți!
Vaginita atrofică
La polul opus de vaginita bacteriană care apare în principal înainte de perioada menopauzei, vaginita atrofică afectează femeile mai ales la menopauză și în perimenopauză, sau după îndepărtarea ovarelor prin intervenție chirurgicală. Este o formă de vaginită neinfecțioasă, care apare ca rezultat al unui nivel scăzut de estrogen, când vaginul devine uscat.
Vaginul poate deveni mai uscat și atrofic și în perioadele de alăptare și postpartum, deci ești predispusă la vaginita atrofică și dacă te afli în această categorie. De asemenea, și tratamentul pentru endometrioză sau pentru cancer de sân poate duce la un nivel scăzut de estrogen, astfel crescând riscul vaginitei atrofice.
Vaginita acut
De data aceasta din punct de vedere al stadiului afecțiunii - și nu al cauzelor - o putem clasifica în:
-
vaginită acută, despre care povestim acum;
-
vaginită cronică - despre care vom vorbi puțin mai jos.
Forma acută este cea mai frecventă, și este cea la care ne referim când vorbim despre vulvovaginită bacteriană și candidozică. Tot la simptomele acute ale vulvovaginitei face referire și inflamația vulvei din cauza unor infecții transmise pe cale sexuală, cum ar fi tricomoniaza, Chlamydia sau Gonoreea.
Ea se manifestă prin senzații de arsură, durere, mâncărime, scurgeri vaginale și dureri în timpul actului sexual.
Vaginita micotică / fungică (candidozică)
Infecțiile fungice (micotice) reprezintă a doua cea mai frecventă cauză a inflamației vulvei și a vaginului. Cea mai cunoscută cauză a vaginitei fungice este infecția cu Candida albicans sau alte specii de candida.
Candidoza apare, cum spuneam și mai sus, când ceva îți tulbură echilibrul vaginal, iar candida se înmulțește excesiv. Acest lucru se poate întâmpla inclusiv:
-
dacă ești însărcinată și apar schimbări la nivel hormonal;
-
dacă ai diabet, iar nivelul de glucoză din urină și vagin este prea ridicat;
-
după administrarea de antibiotice, care omoară și bacteriile bune ce se găsesc în vagin în mod normal.
Dar știi că am mai vorbit despre candidoză pe blog într-un articol precedent? Îl poți citi AICI ca să afli mai multe despre prevenția și tratarea infecției cu Candida albicans.
Vaginita neinfecțioasă
Vulvita (adică inflamarea vulvei) sau vaginita pot să apară și fără să existe o infecție. În acest caz, vorbim despre vulvovaginită neinfecțioasă, care este pur și simplu o reacție alergică. Înseamnă că ceva îți irită zona genitală, fără să cauzeze o infecție.
Echilibrul florei vaginale este delicat, iar astfel de iritații pot să apară atât de la produse pe care le folosești la nivelul vaginului, cât și de la materiale sau substanțe care pur și simplu intră în contact cu pielea sensibilă a zonei tale intime:
-
Spermicide;
-
Dușuri vaginale;
-
Spray-uri vaginale;
-
Lichid seminal;
-
Alimente la care ești alergică (arahide, ciocolată, soia, ouă, nuci etc.)
-
Produse de igienă feminină care conțin parfumuri și alte substanțe nocive (săpunuri, geluri de duș, șervețele umede, lubrifianți, creme);
-
Detergenți și balsamuri folosite la spălarea lenjeriei intime;
-
Lenjerie intimă din materiale sintetice care nu lasă pielea să respire;
-
Produse menstruale convenționale care conțin plastic, dioxină, parfumuri și alte ingrediente toxice.
Vaginita nespecifică
Un alt mod în care putem clasifica vaginita în două tipuri în funcție de originea ei este în:
-
Vaginită specifică, atunci când provine de la agenți specifici precum virusuri, fungi, bacterii, protozoare sau artropoade. În această categorie intră vaginitele cauzate de HPV (papilomavirusul uman), Sifilis genital (bacteria Treponema pallidum) sau tricomoniază (Trichomonas vaginalis).
-
Vaginită nespecifică, care se produce atunci când flora vaginală este dezechilibrată.
Există mai multe moduri prin care te poți alege cu vaginită nespecifică, dar toate se rezumă la multiplicarea bacteriilor care trăiesc în mod normal la nivelul vaginului. Astfel, factorii care declanșează înmulțirea excesivă a acestor bacterii includ:
-
la nivel local: perioada postpartum sau de după un avort, lipsa igienei corespunzătoare în zona intimă, leziuni în urma actului sexual;
-
în general: schimbări la nivel hormonal, diabet zaharat, slăbirea sistemului imunitar.
Tricomoniaza
Vulvovaginita poate fi declanșată și de virusuri, bacterii sau paraziți cu transmitere sexuală, iar tricomoniaza este un astfel de exemplu. La fel sunt Gonoreea și Chlamydia, cele trei fiind cele mai obișnuite cauze ale vaginitei virale (transmisă pe cale sexuală).
Scurgerile vaginale cu miros neplăcut și senzația de mâncărime sunt semnele cele mai frecvente ale tricomoniazei, atunci când protozoarul Trichomonas vaginalis (un parazit mic, monocelular) îți infectează vaginul. De obicei, bărbații care transmit acest parazit nu au niciun simptom. Este nevoie de cel puțin 7 zile de abstinență sexuală și ca toți partenerii să urmeze tratamentul, pentru a scăpa eficient de o astfel de infecție.
Vaginita mixtă
Poți înțelege încă din denumire la ce se referă vaginita mixtă. Este foarte rară, și presupune existența nu a uneia, ci a cel puțin două infecții (sau doi agenți nocivi) care cauzează simultan inflamarea zonei vulvovaginale:
-
Vaginită bacteriană;
-
Herpes simplex;
-
Trichomonas Vaginalis;
-
Neisseria gonorrhea;
-
Chlamydia trachomatis.
Spre exemplu, vorbim despre vaginită mixtă la o pacientă cu tricomoniază & altă infecție bacteriană, candidoză & altă infecție bacteriană, sau infecția cu Chlamydia & altă infecție bacteriană. În aceste cazuri, va trebui urmat un tratament pentru ambele afecțiuni.
Vaginita cronică
Mult mai rară decât vaginita acută despre care îți povesteam mai sus, vaginita cronică - sau persistentă - are aceleași simptome ca forma acută, doar că durează 6 luni sau chiar mai mult. Principalul motiv este fie că simptomele apar și dispar după o perioadă de timp, sau pentru că pacienta se tratează intuitiv cu creme sau antifungice, fără o vizită la medicul ginecolog.
Odată diagnosticată și tratată corect, vaginita cronică se vindecă în scurt timp. Cele mai frecvente forme ale vaginitei cronice sunt:
-
Vaginita inflamatorie descuamativă (aerobică): care se manifestă prin iritația și inflamația zonei genitale, secreții vaginale purulente și senzație puternică de disconfort.
-
Vaginita atrofică netratată, despre care am discutat deja mai sus că apare mai ales în perioada menopauzei;
-
Iritații, alergii și probleme dermatologice netratate la nivelul zonei intime.
Vaginita - Simptome:
Simptomele vaginitei diferă în funcție de tipul de afecțiune de care fiecare pacientă suferă. Ai văzut deja cât de multe forme și cauze are vulvovaginita, și este normal ca și simptomele să fie la fel de numeroase și variate. Dar în principal, toate se rezumă la inflamarea vulvei și a vaginului, cele mai comune simptome fiind:
-
Scurgeri vaginale neobișnuite;
-
Senzație de usturime, mâncărime, roșeață, arsură;
-
Organe umflate în zona genitală și vagin inflamat;
-
Senzație de arsură, usturime sau durere la urinare;
-
Durere și disconfort în timpul actului sexual și nu numai. Durerea în timpul unui contact sexual nu este, însă, un simptom exclusiv al vaginitei, ci poate avea o mulțime de alte cauze despre care am povestit și pe blogul nostru: De ce simți durere în timpul sexului?
Am enumerat mai sus doar câteva semne și simptome generale. Dar în funcție de tipul vaginitei, ele devin specifice, așa că haide să vedem cum se manifestă categoriile de vulvovaginită menționate mai sus. Iată principalele simptome la:
-
Vaginita bacteriană: inflamarea labiilor și a vulvei, miros anormal și textură lăptoasă, subțire, a scurgerilor vaginale, care devin mai neplăcute după menstruație sau după un contact sexual; vaginita bacteriană poate fi și asimptomatică, caz în care medicul o depistează doar în timpul unui control ginecologic de rutină.
-
Vaginita fungică/candidozică: roșeață și mâncărime vaginală, scurgeri vaginale groase și albe, sau apoase și fără miros, mici leziuni la nivelul vulvei, senzația de arsură la urinare și, uneori, vagin umflat și labii inflamate.
-
Vulvovaginita neinfecțioasă: vulva umflată, labiile mici inflamate, senzațiile de arsură și mâncărime ale vulvei și ale vaginului, și secrețiile vaginale gelatinoase, groase, de culoare galbenă sau verzuie, pot fi simptome ale reacțiilor alergice fără existența unei infecții.
-
Tricomoniază: culoare galben-verzuie și miros neplăcut al secrețiilor vaginale, dureri și mâncărimi la nivelul vulvei și al vaginului, senzația de arsură la urinare și dureri vaginale sau disconfort la nivelul abdomenului inferior în timpul contactului sexual, care se intensifică după menstruație. Și labiile inflamate sunt un simptom al tricomoniazei și al sifilisului genital.
-
Chlamydia: dureri în abdomenul inferior și în zona pelvină și ușoare sângerări, mai ales după un contact sexual. Uneori există și scurgeri vaginale, dar de cele mai multe ori simptomele sunt ușor de trecut cu vederea.
-
Herpes: mici răni și leziuni în interiorul vaginului sau în zona vulvei, care pot fi văzute doar în timpul unui consult ginecologic. Durerea cauzată de aceste leziuni este principalul simptom la vaginita cauzată de herpes.
-
Virusul HPV: pot exista negi genitali de culoare albă, gri, roz sau mov, dar nu apar întotdeauna. Fără semne vizibile, papilomavirusul uman se detectează doar în timpul unui test papanicolau.
Vaginita - Cauze & factori de risc:
Am menționat deja mai sus o parte din principalele cauze ale vaginitei, dar acum stabilim exact care sunt cauzele și factorii de risc pentru vulvovaginită. Așadar, să începem cu cauzele:
-
Infecțiile bacteriene, fungice și virale sunt cauzele vaginitei bacteriene, vaginitei fungice și, respectiv, vaginitei provocate de infecția cu virusuri, bacterii, paraziți și alți agenți transmiși pe cale sexuală.
-
Scăderea nivelului de estrogen la menopauză, în perimenopauză, după îndepărtarea chirurgicală a ovarelor sau alte probleme la nivel hormonal, reprezintă cauzele vaginitei atrofice.
-
Netratarea vaginitei acute este cauza vaginitei cronice;
-
Vaginita provocată de două sau mai multe infecții simultane este cauza vaginitei mixte;
Alte cauze ale vulvovaginitei, respectiv ale inflamării vulvei și/sau a vaginului includ:
-
Paraziți: oxiuri, scabie sau păduchi în zona intimă;
-
Igiena necorespunzătoare în zona genitală;
-
Alte boli cu transmitere sexuală;
-
Apariția unui dezechilibru hormonal, spre exemplu după o naștere sau după un avort;
-
Dezechilibrarea florei vaginale prin utilizarea produselor cu ingrediente toxice pentru igiena sau îngrijirea intimă.
Și, nu în ultimul rând, alți factori de risc care predispun pacientele la vaginită sunt și:
-
Începerea vieții sexuale cu un nou partener sau schimbarea frecventă a partenerilor;
-
Folosirea lenjeriei intime și a hainelor din materiale sintetice, care nu lasă pielea să respire;
-
Utilizarea produselor menstruale convenționale și a produselor de igienă feminină care conțin parfumuri, înălbitori, plastic, parabeni sau alte substanțe chimice nocive;
-
Alergii alimentare;
-
Dușurile vaginale;
-
Tratamente cu antibiotice;
-
Netratarea diabetului;
-
Probleme cu tiroida sau cu sistemul endocrin;
-
Contraceptive bogate în estrogen;
-
Sarcina;
-
Slăbirea sistemului imunitar;
-
Fumatul.
Vulvovaginita în perioada verii
Unii specialiști afirmă că numărul pacientelor cu vulvovaginită crește cu 50% pe perioada verii, pentru că nivelul ridicat de umiditate din aer și temperatura crescută creează mediul perfect pentru dezechilibrarea florei vaginale și inflamarea zonei genitale.
Ca să reduci acest risc în perioadele de căldură excesivă, este bine să fii atentă la haine și la obiceiurile de igienă, pentru că ele constituie principalii factori de risc. Deci evită, pe cât posibil:
-
Hainele sintetice, groase și strânse pe corp: pielea trebuie să respire, iar fibrele sintetice din lenjeria intimă sau pantaloni mențin transpirația și umezeala, favorizând tulburarea echilibrului vaginal și apariția vaginitei. Lenjeria din bumbac organic și hainele răcoroase, vaporoase, din fibre naturale, sunt mult mai potrivite atât ca să previi astfel de afecțiuni, cât și pentru confortul tău pe timpul verii;
-
Hainele umede: din nou, transpirația și menținerea umezelii în zona intimă favorizează multiplicarea bacteriilor și apariția vaginitei. Zona intimă trebuie să rămână uscată, și este o idee bună să folosești protejslipuri organice chiar și în zilele fără menstruație, care absorb secrețiile vaginale și nu permit acumularea umezelii. Dacă faci efort fizic și transpiri în timpul verii, fă un duș și schimbă-ți hainele de antrenament imediat după terminarea acestuia;
-
Dușurile vaginale: cu excepția cazurilor în care medicul le recomandă, NU ai nevoie de ele! Vaginul tău are pH-ul ușor acid în mod natural tocmai pentru a se curăța singur. Dușurile vaginale îți vor dezechilibra acest pH, așa că folosește numai apă și un gel intim natural pentru a curăța doar vulva și exteriorul vaginului.
-
Produsele de igienă parfumate: și parfumurile din săpunuri, geluri de duș, spray-uri, odorizante intime sau absorbante, îți pot tulbura echilibrul pH-ului. Nu ai nevoie de ele - folosește doar produse naturale, fără parfum și alte substanțe chimice toxice pentru pielea ta.
Vulvovaginita se transmite?
Vulvovaginita în sine nu este contagioasă, dar infecțiile virale care o cauzează pot fi transmise la partener. Tricomoniaza, Chlamydia, Gonoreea, HPV, herpesul - toate aceste boli cu transmitere sexuală pot fi transmise unei partenere și pot duce la vaginită.
De asemenea, vulvovaginita bacteriană nu se transmite, însă sexul neprotejat cu mai mulți parteneri poate crește riscul ca aceasta să apară.
Când trebuie să consulți un medic?
Întotdeauna este bine să consulți un medic când observi că apare orice fel de schimbare a culorii, mirosului sau texturii secrețiilor vaginale, sau dacă apar disconfortul și durerile. Fie că este vulvovaginită sau o altă afecțiune a zonei intime, diagnosticarea și tratamentul cât mai curând te vor ajuta să scapi mai rapid și eficient de simptome.

Este cu atât mai urgent să mergi la medic dacă suspectezi că ai vulvovaginită și observi următoarele semne:
-
Ai scurgeri vaginale cu miros neplăcut;
-
Apar secreții vaginale cu textură neobișnuită sau culoare galben-verzuie;
-
Ai senzația de mâncărime, arsură, roșeață;
-
Observi umflarea zonei genitale;
-
Ai senzația de usturime, arsură sau durere când urinezi sau în timpul actului sexual;
-
Nu ai mai avut niciodată până acum o infecție vaginală;
-
Ai avut recent unul sau mai mulți parteneri sexuali noi;
-
Ai febră, dureri în zona pelvină sau frisoane;
-
Simptomele candidozei nu dispar deși ai urmat tratamentul prescris;
-
Ai urmat recent un tratament cu antibiotice.
Diagnosticul vulvovaginitei
Ca să diagnosticheze cauza și tipul vulvovaginitei, medicul îți poate pune întrebări în legătură cu istoricul tău medical și îți va face un consult ginecologic. Va colecta o mostră pentru a-ți analiza secrețiile vaginale la microscop, astfel determinând ce ți-a cauzat vaginita.
Este posibil să-ți analizeze și nivelul pH-ului pentru a pune un diagnostic corect. De asemenea, se poate să fii îndrumată să eviți contactul sexual cu 24 de ore înaintea consultului.
Îți poți ajuta medicul să pună un diagnostic corect descriindu-i toate simptomele pe care le-ai observat, respectiv orice modificare anormală a secrețiilor vaginale, apariția mirosurilor neobișnuite în zona intimă sau a disconfortului.
Tratament vaginită / vulvovaginită:
Primul pas în tratamentul vulvovaginitei este diagnosticul corect, deoarece tratamentul greșit pentru tipul de vaginită al pacientei poate înrăutăți simptomele. În funcție de cauzele afecțiunii se va alege ulterior și tratamentul potrivit.
Spre exemplu, la vaginita neinfecțioasă, tratamentul constă pur și simplu în încetarea folosirii produselor care este posibil să fi cauzat inflamația. Asta poate însemna să-ți înlocuiești gelul de duș sau săpunul cu unul cu pH neutru, să nu mai folosești produse de igienă feminină parfumată, să optezi pentru o lenjerie intimă din bumbac sau să-ți schimbi detergentul de rufe.
Pentru celelalte tipuri de vaginită, tratamentul poate consta în administrarea de medicamente sau creme speciale, despre care vom vorbi în continuare.
Tratament medicamentos
Antibioticele sunt tratamentul principal în cazul vulvovaginitei bacteriene. La fel și în cazul tricomoniazei, antibioticul în doză unică reprezintă tratamentul pe care trebuie să-l urmezi atât tu, cât și partenerul.
Același lucru se aplică pentru tratamentul oricărei alte forme de vaginită cauzată de o boală cu transmitere sexuală: ambii parteneri trebuie să se trateze pentru a preveni răspândirea și reinfectarea cu virusul sau parazitul respectiv.
Dacă vaginita apare ca reacție alergică, este posibil ca pe lângă îndepărtarea sursei care a cauzat iritația, medicul să-ți recomande și medicamente antihistaminice pentru ameliorarea simptomelor.
Ovule pentru vulvovaginită
În cazul vaginitei micotice se pot prescrie și ovule (supozitoare vaginale) care se introduc în vagin pentru a trata infecțiile cu diversele tipuri de microorganisme. Aceste ovule conțin ingrediente antifungice, dezinfectante, antiinflamatoare și calmante, care luptă cu infecția și previn răspândirea ei.
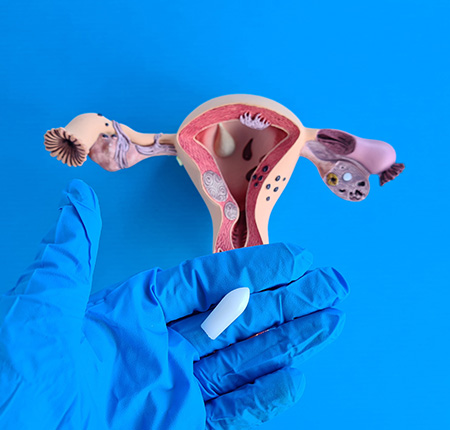
Este bine de știut că ovulele pentru vulvovaginita fungică sau candidozică sunt pe bază de ulei, motiv pentru care ele pot scădea eficiența prezervativelor din latex. Din acest motiv, se recomandă evitarea contactului sexual pe perioada tratamentului pentru a evita o sarcină nedorită.
Creme pentru vulvovaginită
Tot infecțiile fungice pot fi tratate și cu ajutorul unor creme sau geluri antifungice, iar în cazul infecțiilor bacteriene se poate prescrie o cremă antibacteriană. Medicul poate recomanda inclusiv o cremă pe bază de estrogen pentru tratarea vulvovaginitei atrofice, atunci când cauza o reprezintă schimbările hormonale.
Este recomandat tratamentul naturist pentru vulvovaginită?
Amânarea sau lipsa totală a tratamentului pentru vulvovaginită nu este niciodată recomandată. Nu aștepta ca simptomele să treacă de la sine, pentru că este posibil să se agraveze. De asemenea, nici tratamentul naturist nu este recomandat, decât după un consult ginecologic și cu acordul medicului.

După o vizită la medicul ginecolog și un diagnostic corect, dacă medicul îți spune că este în regulă, atunci poți opta și pentru un tratament naturist acasă, cum ar fi:
-
Băi cu uleiuri esențiale naturale, fără parfum sau coloranți, care pot hidrata pielea și pot reduce mâncărimea, roșeața, arsurile și usturimea;
-
Băi de șezut cu puțin oțet, sare de mare sau ulei de tea tree pentru distrugerea anumitor bacterii;
-
Aplicații locale antibacteriene cu ulei de cocos, usturoi zdrobit sau o pastă din apă și bicarbonat de sodiu;
-
Comprese reci pentru calmarea inflamațiilor și a disconfortului;
-
Băi călduțe cu bicarbonat de sodiu pentru ameliorarea senzației de mâncărime;
-
Consumul de probiotice există câteva studii care susțin că se pot ameliora simptomele vaginitei prin limitarea consumului de zahăr și creșterea consumului de iaurt și probiotice ce conțin lactobacili.
Complicații vaginită:
În lipsa unui diagnostic corect și a unui tratament corespunzător pentru infecțiile care au cauzat vaginita, acestea se pot înrăutăți. De asemenea, vaginita bacteriană și tricomoniaza netratate pot duce la complicații serioase, inclusiv:
-
Probleme în sarcină: naștere prematură;
-
Boala inflamatorie pelvină (BIP);
-
Agravarea infecției cu HIV sau altor boli cu transmitere sexuală.
Prevenția vaginitei
Prevenția vaginitei înseamnă de fapt să prevenim inflamațiile care apar când flora vaginală ne este dezechilibrată. Adică să împiedicăm astfel de dezechilibre, lucru pe care îl facem având grijă la tot ceea ce intră în contact cu zona noastră intimă. Concret, uite cum te poți proteja cât mai bine de infecții și iritații care îți pot cauza vaginita:
-
Menține-ți zona intimă uscată;
-
Evită să stai într-un costum de baie ud sau în haine de antrenament în care ai transpirat;
-
Evită și hainele sintetice, groase, mulate pe corp, în care transpiri și care mențin umezeala;
-
Poartă haine și lenjerie din bumbac și fibre naturale, largi, răcoroase și respirabile.
-
Nu-ți curăța vaginul cu dușuri vaginale, ci spală doar exteriorul lui și vulva;
-
Evită gelurile de duș, săpunurile, spray-urile și odorizantele pentru zona intimă care conțin parfum, coloranți, parabeni și alte substanțe chimice care îți pot irita pielea;
-
Folosește doar apă și un gel intim natural cu pH neutru pentru a-ți menține igiena vulvovaginală - gelul intim Enroush este o formulat special pentru a-ți proteja zona genitală cu 95% ingrediente naturale.
-
Protejează-te de bolile cu transmitere sexuală și alte infecții folosind prezervativul la fiecare contact sexual;
-
Folosește doar produse menstruale organice care lasă pielea să respire și o mențin uscată, fără a-ți cauza iritații. Absorbantele și tampoanele Enroush sunt făcute din bumbac 100% organic certificat GOTS și nu conțin plastic, parfumuri, dioxină sau fibre sintetice.

-
Mergi periodic la un consult ginecologic pentru a depista din timp orice tip de infecție, inclusiv cele de tip asimptomatic.
Vulvovaginita la copii
Fetițele, mai ales în perioada de dinaintea și din timpul pubertății, sunt predispuse la vulvovaginită pentru că mediul lor vaginal este mai alcalin, fără secreții vaginale, iar mucoasa vulvo-vaginală este mult mai subțire. Astfel că dacă la o femeie adultă, cauzele principale sunt infecțiile cu diverse virusuri, bacterii și microorganisme transmise prin contact sexual, la copii vulvovaginita apare în special din cauza greșelilor în menținerea unei igiene corespunzătoare.
Asta înseamnă atât o igienă precară, cât și una excesivă. Poate să apară la fetele de toate vârstele, încă din stadiul de bebeluș, dacă pampersul îi creează o iritație, și până la pubertate. Mai ales dacă igiena este insuficientă sau zona intimă nu este ștearsă corect, bacteriile vor rămâne acolo și vor favoriza apariția inflamațiilor și a infecțiilor.
Alte cauze ale apariției vulvovaginitei la copii includ folosirea excesivă a șervețelelor umede, purtarea unei lenjerii prea strâmte, folosirea detergenților sau a balsamurilor cu substanțe chimice nocive la spălarea lenjeriei și a hainelor, umiditatea crescută în zona intimă sau folosirea gelurilor de duș, a săpunurilor sau a spumanților de baie cu parfumuri și alte ingrediente invazive cu pielea.
Simptomele vaginitei la fetițe sunt în principal umflarea vulvei și a vaginului, roșeață și apariția senzațiilor de arsură, mâncărime, usturime la urinare și a unui miros neplăcut. După ce medicul pune acest diagnostic în funcție de semnele afecțiunii, tratamentul se va face în primul rând prin eliminarea sursei iritației, și, în funcție de severitate, prin administrarea de antibiotice.
Pentru a preveni apariția acestei probleme în viața fetiței, cel mai important este ca părinții să fie foarte atenți la igiena ei, și, pe măsură ce crește, să o învețe cum să se șteargă corect, cum să se spele corect și cum să se protejeze de infecții și iritații. Acești pași pregătitori sunt esențiali pentru ca fetița să fie pregătită să-și mențină singură igiena în mod corespunzător pe măsură ce se apropie de pubertate și își dorește tot mai multă intimitate. Am mai povestit pe blog despre această perioadă plină de schimbări din viața unei femei, așa că te invităm să citești acolo o mulțime de alte informații utile despre pubertatea la fete.
Vaginita în sarcină
Conform anumitor studii, vaginita bacteriană este una dintre cele mai frecvente probleme ale tractului genital cu care femeile însărcinate se confruntă. Există statistici care susțin că între 10% și 30% dintre femei dezvoltă această afecțiune în timpul sarcinii, mai ales datorită schimbărilor hormonale care intervin în această perioadă.
Cel mai frecvent și evident simptom al vaginitei la femeile însărcinate este mirosul neobișnuit, înțepător, în zona intimă, dar există și cazuri în care apar și scurgeri apoase de culoare cenușie, senzația de arsură la urinare sau mâncărimi în zona vulvovaginală. Sângerările nu sunt printre simptomele comune ale vaginitei în sarcină, însă ele pot indica alte probleme de sănătate. Așa că dacă ești însărcinată și observi sângerări neobișnuite, te-ar putea ajuta informațiile pe care ți le-am pregătit despre sângerări în sarcină.
Cel mai mare risc pe care îl presupune vulvovaginita bacteriană în timpul sarcinii este nașterea prematură și o greutate mică a copilului la naștere. Ambele îi pot crea ulterior alte probleme de sănătate bebelușului. La fel de periculoase sunt și vaginitele cauzate de boli cu transmitere sexuală, pentru că aceste boli se pot transmite de la mamă la făt înainte, în timpul și chiar după naștere.
Medicul poate prescrie un tratament cu antibiotice, care sunt sigure pentru bebeluș, tratează vaginita bacteriană și pot scădea riscul bolilor cu transmitere sexuală. Ele se pot administra pe cale orală sub formă de pastile, sau se pot aplica local sub formă de gel sau cremă.
De preferat este totuși să fie evitate, pentru că antibioticele pot ucide și bacteriile bune din interiorul vaginului. Un tratament alternativ, dacă antibioticul nu este absolut necesar, ar putea fi probioticele vaginale. Acestea conțin dozele potrivite de micronutrienți (fier, mangan, zinc) care ajută la refacerea unei florei vaginale sănătoase, astfel încât echilibrul vaginal să nu-ți mai fie tulburat pe perioada sarcinii.






















