
Cancerul de col uterin - Evolutie, Factori de Risc, Diagnostic & Tratament
Cancerul de col uterin e considerat una dintre principalele cauze de mortalitate prin cancer la persoanele de sex feminin în România. Din păcate, sistemul medical, educațional și politic, dar și mass media, nu sunt foarte ajutătoare atunci când vine vorba de conștientizarea importanței screeningului – esențial în prevenția cancerului. Testul HPV și testul Babeș-Papanicolau sunt vitale în menținerea sănătății unei femei, însă prea puține persoane le fac la timp sau periodic, iar asta se datorează sistemului care nu ne încurajează.
Așadar, am ales să scriem despre cancerul de col uterin, pentru ca tu să ai mai multe informații și să afli tot ce voiai să știi, de la anatomia uterului la simptome, factori de risc, diagnostic și tratamente. Citește în continuare!
Cancer de col uterin - Ce este?
Cancerul de col uterin apare la nivelul cervixului, adică partea inferioara a uterului care face legatura cu vaginul. Colul uterin este format din două părți diferite și e acoperit cu două tipuri de celule:
-
Endocervix: partea colului uterin de langă corpul uterului, acoperita cu celule glandulare.
-
Exocervix sau ectocervix: partea de langa vagin, acoperita cu celule scuamoase.
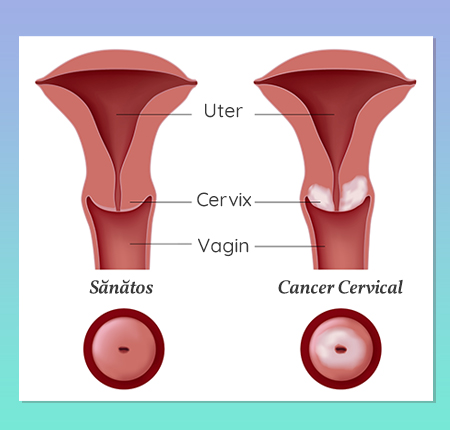
Cancer de col uterin - Simptome
Atunci când la nivelul cervixului, celule atipice se multiplică necontrolat, apare cancerul de col uterin. Intr-un stadiu incipient, modificarile cervixului sunt deseori fără simptome. Așadar, un cancer de col uterin poate fi diagnosticat și identificat numai prin controale periodice!
Într-un stadiu avansat, poți avea simptome precum:
-
sângerari abundente și dureri pelvine sau în zona lombară
-
secretii vaginale cu miros neplacut
-
dureri în timpul contactului sexual și/sau sângerări după sex
-
Anemie
-
Scădere bruscă și semnificativă în greutate, într-un timp foarte scurt
Menstruatia cu cancer de col uterin
Deși menstruațiile abundente sunt de regulă semne ale unor afecțiuni precum endometrioza, acestea, mai ales atunci când sunt de lungă durată, pot fi asociate cu simptomele cancerului de col uterin. O menstruație abundentă durează mai mult de 7 zile în care trebuie să schimbi absorbantul / tamponul la fiecare 2-3 ore. Această condiție poate fi cauzată de iritarea colului uterin, așadar este esențial să te adresezi unui medic ginecolog.
Dezechilibrele hormonale și substanțele nocive din produsele de igienă intimă pot cauza menstruații abundente sau neregulate, așa că asigură-te întotdeauna că folosești absorbante din bumbac 100% organic, fără ingrediente ascunse.
Cauzele cancerului de col uterin
Cancerul de col uterin se dezvoltă din modificări precanceroase, prezente de mai mulți ani în corp, iar cea mai frecventă cauză este infecția cu HPV (Human Papillomavirus) - mai mult de 90% dintre cazurile de cancer cervical. Însă ceea ce trebuie să știi este că, chiar dacă ai o infecție cu HPV, în majoritatea cazurilor aceasta nu cauzează cancer de col uterin. Prevenția este vitală, iar controlul regulat și testarea în fiecare an sunt absolut necesare pentru a preveni un cancer de col uterin.
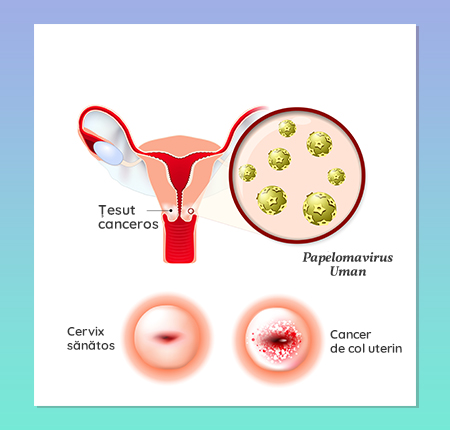
Virusul HPV afectează gura, gâtul sau zona genitală. Așadar, contactul sexual nu e singurul mod prin care HPV se transmite. Defapt, virusul se poate transfera printr-o tăietură, o abraziune a pielii sau pur și simplu prin contactul piele pe piele. Mai mult, o persoană cu HPV poate transmite infecția cuiva chiar dacă nu prezintă simptome. Poți contracta HPV prin:
-
orice contact piele pe piele al zonei genitale
-
sex vaginal, anal sau oral
-
schimbul de jucării sexuale
Simptomele pot să apară la ani de zile după contactul cu virusul, ceea ce complică lucrurile atunci când vrei să afli cauza exactă și momentul în care ai contactat virusul.
Citește mai multe despre HPV într-un articol dedicat acestui subiect.
Factori de risc - HPV & Cancer de col uterin
În ceea ce privește factorii de risc, aceștia sunt diverși. Câțiva dintre cei mai comuni factori identificați includ:
-
Infecția cu HPV
-
Infecția cu herpesul genital HSV 2
-
Infecția cu HIV/SIDA
-
Infectia cu chlamydia
-
Igiena deficitară a partenerilor sexuali
-
Istoric de infecții și boli cu transmitere sexuală
-
administrarea pe termen lung a contraceptivelor orale
PS: Riscul de cancer de col uterin crește pe masură ce folosești mai mult de 5 ani pastile anticonceptionale! Citește totul despre anticoncepționale aici.
-
Fumatul
-
Imunosupresia
-
Deficitul de vitamine și minerale din dieta zilnică
-
Supraponderalitatea
-
Sarcini multiple
Tipuri de cancer de col uterin
Există mai multe tipuri de cancer de col uterin, printre care:
-
cancer cu celule scuamoase (epidermoid) diagnosticat la 75% dintre femeile care prezintă leziuni maligne)
-
adenocarcinom cervical
-
carcinoame cervicale mixte
-
alte tumori maligne cu afectare cervicală
Carcinom cu celule scuamoase
Carcinomul scuamos reprezintă aproximativ 85% dintre toate cazurile de cancer de col uterin. Acesta se dezvoltă în celulele din exocervix cu aspect scuamos din regiunea exterioară a colului uterin, proiectată în direcția vaginului.
Adenocarcinom
Adenocarcinomul reprezintă circa 10-15% dintre toate cazurile de cancer de col uterin și se dezvoltă din celulele glandulare, producatoare de mucus, din endocervix.
Carcinoame Mixte
Cele mai puțin frecvente sunt carcinoamele mixte, care au caracteristici atât de carcinoame cu celule scuamoase, cât și de adenocarcinoame.
Evolutie cancer de col uterin
Locul în care aceste două tipuri de celule se întâlnesc în colul uterin se numește zona de transformare. Locația exactă a zonei de transformare se schimbă pe măsură ce înaintezi în vârstă și datorită schimbărilor precum sarcina și nașterea.
Aceste celule din zona de transformare nu se transformă brusc în cancer. În schimb, celulele normale ale colului uterin dezvoltă mai întâi, treptat, modificări anormale care se numesc pre-canceroase.
Și deși cancerele de col uterin pornesc de la celule cu modificări pre-canceroase, doar unele dintre femeile care le au vor dezvolta cancer. De aceea este important să faci controale regulate și să nu sari peste testul Babeș-Papanicolau din fiecare an. Pentru majoritatea femeilor, celulele pre-canceroase vor dispărea fără niciun tratament. Ginecologul îți poate recomanda tratament dacă este nevoie. În cazul în care nu sunt tratate se pot transforma în cancer invaziv, care va avea mai multe stadii.
Stadiul 0 - Carcinoma in Situ
Stadiul 0 al cancerului de col uterin înseamnă afectarea primului strat de celule al cervixului, fără invadare în straturile profunde.
Stadiul 1 - Tumora doar in cervix
Stadiul 1 are două faze:
-
1a este atunci când cancerul nu invadează țesutul cervical mai mult de 5mm în profunzime și nu este mai mare de 7 mm.
-
1b este atunci când cancerul invadează țesutul cervical în adâncime mai mult de 5 mm si este mai mare de 7 mm.
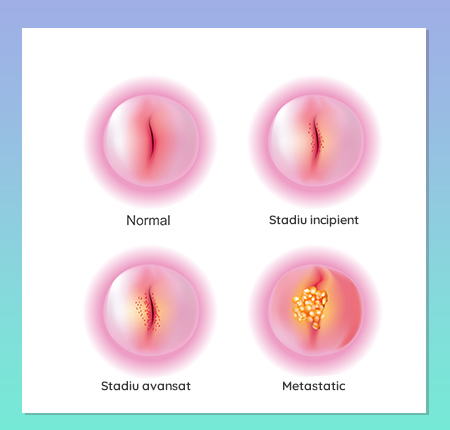
Stadiul 2 - Cancerul se extinde la vagin
În al doilea stadiu de cancer de col uterin, afecțiunea se extinde și afectează două treimi superioare ale vaginului, însă nu și peretele pelvisului. Și aici există două stadii:
Stadiul 2a ce reprezintă o invazie a vaginului și
Stadiul 2b ce reprezintă o invazie dincolo de cele două treimi superioare ale vaginului.
Stadiul 3 - Cancerul cuprinde tot vaginul
În stadiul al 3-lea, cancerul invadează treimea inferioară a vaginului, în două faze:
Stadiul 3a, în care afecțiunea nu invadează și peretele pelvin
Stadiul 3b în care cancerul invadează peretele pelvin și/sau are o dimensiune mare care poate bloca ureterele.
Stadiul 4 - Cancerul invadeaza si alte parti ale corpului
Chiar înainte de a invada alte părți ale corpului, cancerul se poate extinde în zona pelvină. Așa începe stadiul 4 al cancerului.
În stadiul 4a, el poate afecta vezica urinară și peretele rectal sau nodulii limfatici din pelvis.
În stadiul 4b, acesta se poate răspândi la organe îndepărtate din afara zonei pelviene, cum ar fi plămânii sau oasele.
Diagnosticarea cancerului de col uterin
În diagnosticarea timpurie a cancerului de col uterin, testele de screening sunt cele mai importante. Prin intermediul lor, medicul tău poate detecta leziuni pre-canceroase la timp, care pot fi tratate. Screeningul este recomandat să înceapă la vârsta de 21 de ani.
Examenul ginecologic
Examenul ginecologic anual este important și esențial în depistarea oricăror probleme și potențiale complicații. În cadrum consultației, medicul îți va recomanda anumite teste și consultări pentru a determina eventualele afecțiuni.
Testul Papanicolau
Testul Babeș Papanicolau este unul dintre aceste teste, și cel mai important. Acesta constă în colectarea unor celule de la nivelul exocolului care vor fi analizate microscopic pentru a identifica eventualele celule anormale, pre-canceroase sau cu caracter suspect. Însă nu este singurul test care trebuie efectuat pentru un diagnostic.
Colposcopia
Ginecologul îți poate recomanda colposcopia, o investigație prin care se evaluează vaginul și colul uterin. Aceasta se poate face cu sau fara biopsie, inclusiv dacă ești însărcinată. Nu este dureroasă, defapt, este ca oricare altă examinare precum este testul Babeș-Papanicolau. Este recomandat să o faci înainte sau după menstruație, nu în timpul sângerării.
Biopsia de Col Uterin
Apoi, mai există și biopsia de col uterin. Dacă rezultatele biopsiei atestă cancerul de col uterin, ginecologul îți poate solicita teste suplimentare pentru a vedea cât de extins este acesta: ecografie, tomografie computerizata, RMN, PET. Următorul pas este stadializarea bolii.
Cancer de col uterin - Speranta de Viata
La nivel global, în fiecare an, aproximativ 570.000 de femei sunt diagnosticate cu cancer de col uterin, și este al patrulea în ceea ce privește mortalitatea prin cancer, după cel de sân, pulmonar și colorectal.
Din totalul cancerelor de col uterin diagnosticate anual în Europa, 7,5% provin din România, iar rata mortalității este de 4 ori mai mare decât media Uniunii Europene, din păcate.
Însă atunci cancerul de col uterin poate fi prevenit și tratat cu succes prin cea mai eficientă metodă: controlul regulat la ginecolog și testarea pentru HPV precum și examenul Babeș-Papanicolau, odată pe an. Primul test PAP ar trebui să se efectueze în maxim 3 ani de la debutul vieții sexuale, însă nu mai târziu de vârstă de 21 de ani.
Cancer de col uterin - tratament
Tratamentul pentru cancerul de col uterin este stabilit de medic, în funcție de stadiul cancerului și alți factori care pot influența tratamentul, inclusiv starea generală de sănătate, vârsta, preferințele fiecărei persoane – pentru că această boală afectează fertilitatea și viața sexuală.
Așadar, tratamentul poate fi sub forma:
-
Unei intervenții chirurgicale
-
Radioterapiei (raze X pentru distrugerea celulelor canceroase)
-
Chimioterapiei (substanțe care distrug celulele tumorale)
-
Terapiei țintite
Operatie cancer de col uterin
În cazul intervențiilor chirurgicale, acestea pot fi de mai multe feluri și ajută atat la diagnosticarea cancerului de col uterin, la evaluarea stadiului, dar și la tratarea cancerului, mai ales dacă este într-o fază incipientă. În functie de pacient, medicul poate recomanda un tip de chirurgie, precum: criochirurgia, chirurgia cu laser, conizația, histerectomia totală, histerectomia radicală, trachelectomia.
Chimioterapia
Chimioterapia este metoda prin care se administrează substanțe cu scopul de a distruge celulele canceroase. Aceasta poate fi administrată oral sau intravenos. Medicul va stabili dozele și tratamentul, pentru a fi cât mai eficient în simptomele specifice.
Radioterapia
Radioterapia utilizează fascicule de radiații de intensitate înaltă și poate fi administrată în asociere cu chimioterapia în stadii avansate. Aceasta mai poate fi recomandată și după operație, dacă medicul consideră necesar. Radioterapia poate fi administrată:
-
Extern, prin direcționarea fasciculelor de radiații către zona afectată
-
Intern, prin plasarea unui dispozitiv cu conținut radioactiv (de exemplu în vagin)
-
Combinat, atât intern cât și extern
Tratament medicamentos
În cazul cancerului de col uterin în stadiu avansat sau dacă cancerul a reapărut, medicul specialist poate recomanda un tratament medicamentos cu țintă precisă. Scopul acestui medicament este de a ajuta la reducerea cancerului sau de a împiedica extinderea acestuia. Așadar, terapia țintită va inhiba mutațiile care favorizează multiplicarea celulelor canceroase.
Recuperarea dupa Cancer de col uterin
După cancerul de col uterin, îngrijirea paliativă are un rol important deoarece oferă sprijin, ține sub control simptomele și te ajută să îmbunătățești calitatea vieții atunci când ai avut o afecțiune oncologică.
Mai mult, odată cu terminarea tratamentului și începerea procesului de vindecare, este recomandat să mergi la un control la fiecare 3 luni în primii 2 ani. Ulterior, acest consult poate fi făcut la 6 luni.
Cum poti preveni aparitia cancerului de col
În primul rând, folosește prezervativul de fiecare dată când faci sex! Astfel, eviți expunerea la infecția cu HPV. Apoi, vaccinul împotriva HPV este important. Prevenția include și examinarea ginecologică de rutină și testul Babeș-Papanicolau periodic, renunțarea la fumat și grija pentru sănătatea ta generală: Vitaminele A, C, E și beta-caroten au fost asociate cu un risc mai mic de cancer cervical.
Cat de important este screening-ul si cat de des trebuie sa fie facut
Testul Papanicolau (PAP) și testul HPV sunt cele două investigații de screening recomandate, care depistează eventualele leziuni precanceroase înainte ca acestea să se transforme în cancer – astfel salvându-ți viața. Aceste teste sunt proceduri simple, nedureroase, care se efectuează la ginecolog. E nevoie doar de o recoltare de celule pentru ca acestea pot fi testate și pentru HPV, deci nu este nevoie de 2 controale.
Medicii recomandă un test PAP la fiecare an, începând de la vârsta de 21 de ani. Testul HPV identifica daca ai fost infectata cu virusul HPV. Dacă ai peste 30 ani, ginecologii recomandă acest test impreună cu testul Papanicolau.
Ce trebuie sa stii despre vaccinul impotriva HPV?
Vaccineaza-te impotriva HPV! În România, găsești 3 vaccinuri HPV (Gardasil, Gardasil 9 si Cervarix) care reduc riscul de modificări precanceroase ale colului uterin. Vaccinurile sunt eficiente până la cel putin 8 ani și se administrează de obicei de la vârsta de 9 până la 26 de ani.
Intrebari frecvente
La ce varsta poate aparea cancerul de col uterin?
Riscul de cancer de col uterin apare odată cu primul contact sexual și persistă pe toată durata vieții sexuale. O infecție cu HPV trebuie să persiste timp îndelungat și să se asocieze cu o serie de factori de risc, însă nu este o regulă.
Mai poti ramane insarcinata daca ai avut cancer de col uterin?
Dacă uterul tău nu a fost extirpat si dacă starea ta de sănătate după vindecarea de cancer de col uterin este una bună, atunci chiar dacă ai avut cancer de col uterin, poți deveni sau redeveni mamă.






















